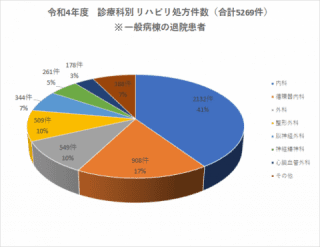
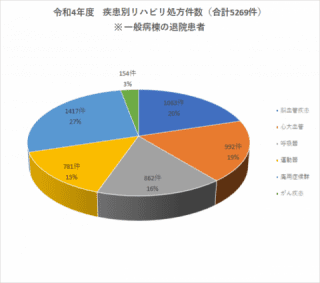
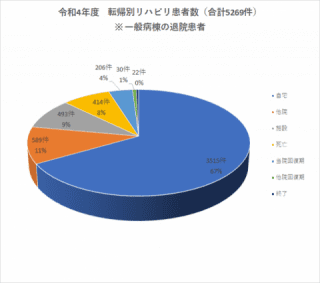
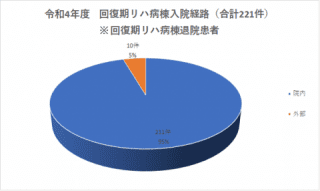
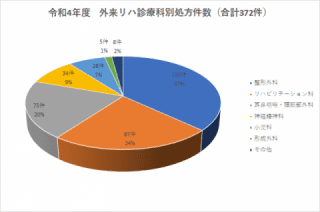
リハビリテーション科
外来診療担当
午前 | 午後 | |
月 | 馬場 尊 | |
火 | 中村 智之 | 馬場 尊 |
水 | 補助具外来 馬場 尊 | |
木 | 黒﨑 修平 | |
金 | 黒﨑 修平 | 中村 智之 |
土 |
医師紹介
リハビリテーション科部長 | ばば みこと 馬場 尊 | 日本リハビリテーション医学会リハビリテーション科専門医 日本リハビリテーション医学会認定臨床医 日本摂食・嚥下リハビリテーション学会認定士 日本理学療法士協会がんのリハビリテーション研修会 緩和ケア研修会 回復期リハビリテーション病棟協会回復期リハビリテーション病棟専従医師研修会 義肢装具等適合判定医師研修会 |
副部長 | くろさき しゅうへい 黒﨑 修平 | 日本脳神経外科学会脳神経外科専門医 日本リハビリテーション医学会リハビリテーション科専門医 日本リハビリテーション医学会回復期リハビリテーション病棟専従医師研修会 日本リハビリテーション医学会急性期病棟におけるリハビリテーション医師研修会 日本救急医学会ICLSプロバイダー 緩和ケア研修会 日本神経心理学会・日本高次機能障害学会臨床神経心理士 音声言語機能等判定医師研修会 |
口腔治療室長 | てらなか さとし 寺中 智 | 日本老年歯科医学会老年歯科認定医 日本老年歯科医学会老年歯科専門医 日本老年歯科医学会老年歯科指導医 日本摂食・嚥下リハビリテーション学会認定士 AHA BLSヘルスケアプロバイダー |
口腔ケアリーダー | おざき けんいちろう
尾﨑 研一郎 | 日本摂食・嚥下リハビリテーション学会認定士 日本救急医学会認定ICLS・BLSコースインストラクター 日本老年歯科医学会老年歯科認定医 日本老年歯科医学会老年歯科専門医 日本老年歯科医学会指導医 日本補綴歯科学会専門医 東京医科歯科大学歯学部 臨床教授 |
歯科医師 | かわい ようすけ 河合 陽介 | 日本老年歯科医学会老年歯科認定医 日本摂食・嚥下リハビリテーション学会認定士 |
ボトックス専門外来について
脳卒中の後遺症である手足のつっぱり(痙縮)に対して、ボトックス療法を実施します。脳卒中でよくみられる運動(機能)障害の一つに痙縮という症状があります。痙縮とは筋肉が緊張しすぎて、手足が動きにくかったり、勝手に動いてしまう症状で、姿勢異常が長く続くと、筋肉が固まって間接の運動が制限され(これを拘縮といいます)、日常生活に支障が生じてしまいます。また、痙縮がリハビリテーションの障害となることもあるので、痙縮に対する治療が必要となります。
ボツリヌス療法とは、ボツリヌス菌(食中毒の原因菌)が作り出す天然のたんぱく質(ボツリヌストキシン)を有効成分とする薬を筋肉内に注射し、筋肉を緊張させている神経の働きを抑え、筋肉の緊張をやわらげる治療法です。ボツリヌス菌そのものを注射するわけではないので、ボツリヌス菌に感染する危険性はありません。この治療法は世界80カ国以上で認められ、広く使用されています(2014年1月現在)。注射後2~3日目から徐々にあらわれ、通常3~4ヶ月間持続します。治療を続ける場合には、年に数回、注射を受けることになります。
ボツリヌス療法とは、ボツリヌス菌(食中毒の原因菌)が作り出す天然のたんぱく質(ボツリヌストキシン)を有効成分とする薬を筋肉内に注射し、筋肉を緊張させている神経の働きを抑え、筋肉の緊張をやわらげる治療法です。ボツリヌス菌そのものを注射するわけではないので、ボツリヌス菌に感染する危険性はありません。この治療法は世界80カ国以上で認められ、広く使用されています(2014年1月現在)。注射後2~3日目から徐々にあらわれ、通常3~4ヶ月間持続します。治療を続ける場合には、年に数回、注射を受けることになります。
補装具専門外来について
脳卒中や脊髄損傷、その他神経疾患後の麻痺に対する「短下肢装具」や「長下肢装具」、四肢切断後の「義手」や「義足」など、様々な補装具の作成・修理を行います。
リハビリテーション科専門医、義肢装具士(水曜日来院)を含めた多職種による障害の評価をもとに、適切な補装具を作成致します。リハビリテーションを含めた他治療の併用、身体障害者手帳を含めた各種制度の利用に関してもご相談させて頂きます。
耐用年数の超過や障害・身体機能の変化により、補装具があわなくなった場合も、随時修理・再作成に対応致します。
リハビリテーション科専門医、義肢装具士(水曜日来院)を含めた多職種による障害の評価をもとに、適切な補装具を作成致します。リハビリテーションを含めた他治療の併用、身体障害者手帳を含めた各種制度の利用に関してもご相談させて頂きます。
耐用年数の超過や障害・身体機能の変化により、補装具があわなくなった場合も、随時修理・再作成に対応致します。
診療科の案内
令和5年度リハビリテーションスタッフ人数 | |
医師 | 2名 |
歯科医師 | 3名 |
理学療法士 | 31名 |
作業療法士 | 17名 |
言語聴覚士 | 12名 |
歯科衛生士 | 2名 |
事務員 | 3名 |
合計 | 70名 |
令和5年度 療法士 資格取得者数 | |
認定理学療法士 | 14名 |
認定作業療法士 | 3名 |
認定言語聴覚士 | 1名 |
3学会合同呼吸療法認定士 | 5名 |
心臓リハビリテーション指導士 | 4名 |
腎臓リハビリテーション指導士 | 2名 |
糖尿病療養指導士 | 1名 |
日本摂食嚥下リハビリテーション学会認定士 | 2名 |
フットケア指導士 | 1名 |
認知症ケア専門士 | 1名 |
住環境福祉コーディネーター2級 | 9名 |
がんのリハビリテーション研修会 | 9名 |
リンパ浮腫研修会 | 1名 |
リハビリテーション医学は「活動の医学」です。
リハビリテーションは患者様の活動を拡大する医療です。
活動とリハビリテーション

「活動」とはヒトが生活をするための基本的な運動や行為のことで、大きく三つの要素からなります。それらは「移動」「操作・作業」「コミュニケーション」です。これらは動物がもつ機能なので「動物機能」とも呼ばれます。
私たちは生活を営むために様々な「要求」をこなします。「何か食べたい!」と思えば、レストランに「移動」し、注文「コミュニケーション」をし、食事をして腹を満たす「作業」をします。これは単純な一例に過ぎませんが、私たちは日々、こ の三つの基本的な活動を行って要求こなし、生活をしているといえます。病気やけがをするとこの活動が出来なくなることがあります。例えば、足を骨折すると「移動」が困難になり、例えばレストランに行けなくなります。しかし骨折は多くの場合適切な治療で治ります。そうするとまた完全な活動が可能になります。
一方、脳卒中になったとします。脳は神経なので骨のようには治りません。このときに手足の麻痺があると、完全には麻痺が良くならないことがあります。そうすると活動は完全に回復しないかもしれません。
私たちは生活を営むために様々な「要求」をこなします。「何か食べたい!」と思えば、レストランに「移動」し、注文「コミュニケーション」をし、食事をして腹を満たす「作業」をします。これは単純な一例に過ぎませんが、私たちは日々、こ の三つの基本的な活動を行って要求こなし、生活をしているといえます。病気やけがをするとこの活動が出来なくなることがあります。例えば、足を骨折すると「移動」が困難になり、例えばレストランに行けなくなります。しかし骨折は多くの場合適切な治療で治ります。そうするとまた完全な活動が可能になります。
一方、脳卒中になったとします。脳は神経なので骨のようには治りません。このときに手足の麻痺があると、完全には麻痺が良くならないことがあります。そうすると活動は完全に回復しないかもしれません。
しかし、私たちは特別な機能を持っています。それは「運動学習」です。運動学習とは、新しい技能(スキル)を習得することです。例えば私たちは練習をすれば、自転車に乗れるようになるし、楽器も弾けるようになります。これは自転車や楽器のような道具を、ほとんど自分の体のように使いこなすための運動プログラムを新しく身につけるということです。このようなことを私たちは行うことができます。
麻痺があるということは、身体の構造と機能が変化したということです。その変化した身体に適合するような運動プログラムを新たに身につければ活動ができるようになります。これは楽器がうまくなる過程と同じです。麻痺そのものは大きく改善しないかもしれませんが、残存機能を最大限に使用し、適切な道具を適用して、効率よく練習をすれば、多くのことが可能になります。これを実現するための医療がリハビリテーションです。適切な道具とは、いわゆる装具や杖などの補装具です。それぞれの患者さまの状態に合わせた適切な道具は活動の拡大を強力に補助します。
リハビリテーションは、日常生活の活動を可能な限りご自身で、安全に負担が少なくできるように、運動学習を促す練習を計画し実施することが大きな役割です。
麻痺があるということは、身体の構造と機能が変化したということです。その変化した身体に適合するような運動プログラムを新たに身につければ活動ができるようになります。これは楽器がうまくなる過程と同じです。麻痺そのものは大きく改善しないかもしれませんが、残存機能を最大限に使用し、適切な道具を適用して、効率よく練習をすれば、多くのことが可能になります。これを実現するための医療がリハビリテーションです。適切な道具とは、いわゆる装具や杖などの補装具です。それぞれの患者さまの状態に合わせた適切な道具は活動の拡大を強力に補助します。
リハビリテーションは、日常生活の活動を可能な限りご自身で、安全に負担が少なくできるように、運動学習を促す練習を計画し実施することが大きな役割です。
理学療法・作業療法・言語聴覚療法

リハビリテーションに特有の職種には理学療法、作業療法、言語聴覚療法があります。これらの対象は、活動の3要素にほぼ対応しています。理学療法の対象は「移動」、作業療法の対象は「操作・作業」そして、言語療法は「コミュニケーション」です。これらの専門職種は患者さまと協力して、機能の増強と運動学習による活動の拡大を実現しています。3つの活動のほか、摂食・嚥下(食べる機能)と排泄もリハビリテーションの重要なテーマです。とくに摂食嚥下は、「栄養」を体に取り込むための運動機能であり、あらゆる生命維持の基本となるものです。嚥下(えんげ)という外から見えない運動機能を治療するためにはリハビリテーションの専門知識を応用することが必要です。この分野には、口やのどが関係するので、言語聴覚療法が大きな役割を担います。さらに、当院では歯科医師や歯科衛生士もリハビリテーションに参加します。
排泄は「適時に適場で適切に出す」ことが求められます。尿や便を作るのは自律的に行われますが、出すのは随意的運動によるコントロールが必要です。これが伴わないと失禁や尿や便を出せないという問題が起こります。これらには薬剤やカテーテルなどの道具を使用した排泄のリハビリテーションがあります。日常生活活動の重要な要素であり、作業療法が中心的に関わりますが、看護師もリハビリテーションに参加します。
このようにリハビリテーションは、多くの職種が関わるチーム医療を行います。
排泄は「適時に適場で適切に出す」ことが求められます。尿や便を作るのは自律的に行われますが、出すのは随意的運動によるコントロールが必要です。これが伴わないと失禁や尿や便を出せないという問題が起こります。これらには薬剤やカテーテルなどの道具を使用した排泄のリハビリテーションがあります。日常生活活動の重要な要素であり、作業療法が中心的に関わりますが、看護師もリハビリテーションに参加します。
このようにリハビリテーションは、多くの職種が関わるチーム医療を行います。
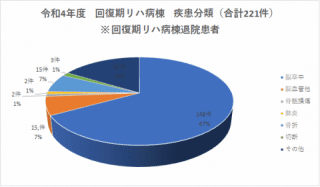
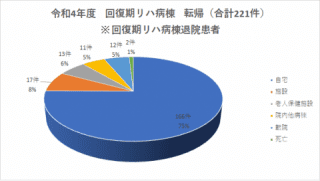
回復期リハビリテーション病棟
平成23年7月に当院に50床の回復期リハビリテーション病棟が開設されました。訓練室一体型で約100mの歩行路を確保した日本最高レベルの高機能リハビリテーション病棟です。効率の良い運動学習による本格的なリハビリテーションを可能にします。
回復期リハビリテーション病棟とは病気やけがの急性期を脱した回復期に集中的なリハビリテーションを行うための病棟(以下、回復期病棟)で、厚生労働省により定められたものです。
回復期リハビリテーション病棟とは病気やけがの急性期を脱した回復期に集中的なリハビリテーションを行うための病棟(以下、回復期病棟)で、厚生労働省により定められたものです。
この病棟の対象になる患者さまは、脳卒中などの重い中枢神経疾患、胸部や腹部の外科手術後、多発外傷や骨関節疾患の手術後、肺炎などにより長期間寝たきりで体力低下(廃用症候群)により、身の回りのこと(日常生活活動)が行いにくくなったものの、リハビリテーションで改善し、自宅に退院できる見込みがあるかたです。
疾患の回復期にリハビリテーションを行うため、利用できる期間も定められており、入棟後、最大で60日から180日(疾患によります)となっています。この期間に集中的なリハビリテーションを行い、自宅退院を目指します。十分なリハビリテーションを行っても日常生活活動が自立しない場合は、その状態で自宅での生活が行えるように様々な対策を検討します。
私たちの回復期リハビリテーション病棟には、以上の目的をかなえるためにリハビリテーション専門医、歯科医師、理学療法士、作業療法士、言語聴覚士、看護師、歯科衛生士、医療ソーシャルワーカー、介護福祉士が病棟に専従します。そして、急性期から連続的に、一貫した考え方でリハビリテーションを提供し、活動障害の克服を強力に援助します。
私たちの回復期リハビリテーション病棟には、以上の目的をかなえるためにリハビリテーション専門医、歯科医師、理学療法士、作業療法士、言語聴覚士、看護師、歯科衛生士、医療ソーシャルワーカー、介護福祉士が病棟に専従します。そして、急性期から連続的に、一貫した考え方でリハビリテーションを提供し、活動障害の克服を強力に援助します。